El impacto de la tecnología en el sector salud
Fecha: 2018
Idioma: Castellano
Autores: Ricard Gratacòs Batlle, Director de Hospitecnia
Procedencia: Grupo de Trabajo TIC, Secartys
Web: ver aquí a
La introducción de la tecnología en el sector de la salud es exponencial y abre un campo de potencialidades muy elevadas. El modelo asistencial está viviendo, desde hace años un cambio progresivo de paradigma: el centro de la atención médica ya no es el médico, sino el paciente.
En relación a este hecho, hablamos de humanización general de las infraestructuras y del trato asistencial, pero muchas veces estos se basan en transformaciones nimias. Hay que tener presente que las tecnologías de la información y la comunicación en este ámbito –hablamos de e-health, m-heath, d-health– plantean posibilidades de transformación casi inimaginables. Nuestro modelo de salud se basa en la proximidad.
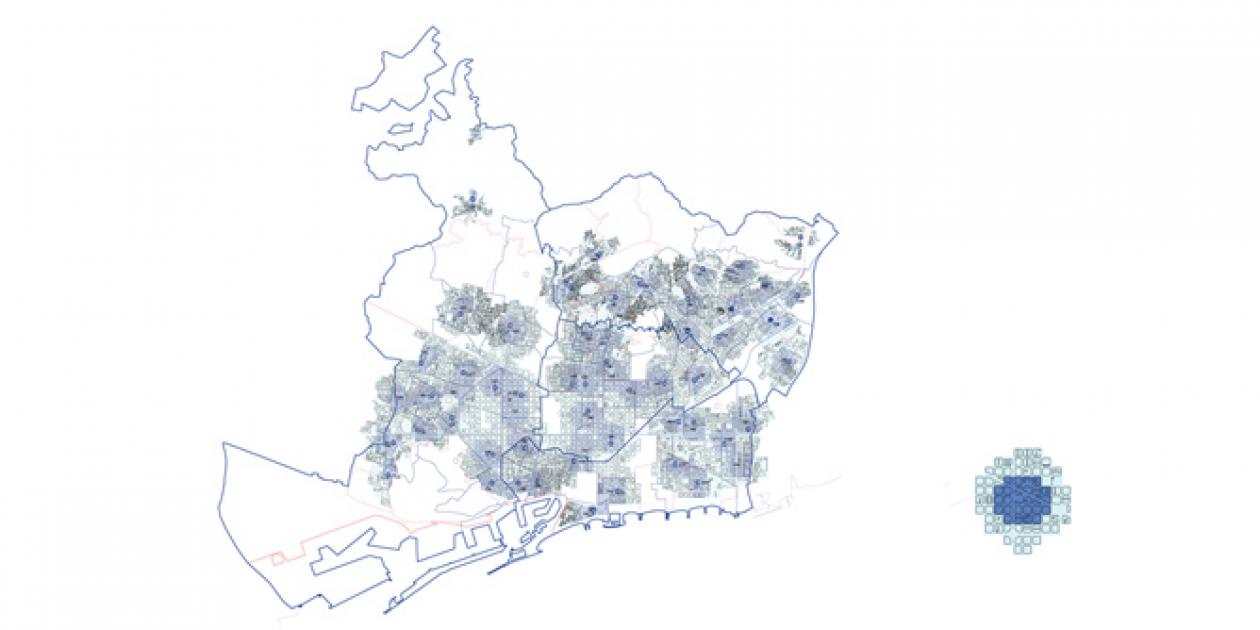
Las administraciones públicas ponen a disposición de la ciudadanía una red de edificios de grados diferenciados de atención sanitaria, basados en la proximidad. En ciudades como Barcelona, en sus zonas residenciales de más densidad residencial, los ciudadanos tienen centros de atención primaria a unos 10 minutos de casa.
Las TIC pueden incluso reducir esta distancia, ya que cada lugar de la ciudad, cada espacio de nuestras casas, puede pasar a ser un potencial espacio de consulta médica gracias a un dispositivo móvil, De algún modo, gracias a las TIC podemos conseguir el máximo nivel de proximidad, paradójicamente, sin visitar el centro de salud.

En este espacio doméstico que hemos convertido en un potencial lugar de consulta, también podríamos pasar a medir y compartir datos relevantes de nuestro estado de salud: constantes vitales, por ejemplo. El personal médico también podría controlar la medicación o la dieta desde un lugar remoto.
Estos datos que compartimos nos llevan a otro tema interesante relacionado con el impacto de las tecnologías en el sector de la salud. De siempre, el sistema de salud ha generado un gran volumen de datos. Ahora se abren nuevas posibilidades ya que tenemos la capacidad de almacenar, explotar y cruzar datos. Analizar los datos contenidos en historias clínicas, por ejemplo, puede servir para crear patrones más personalizados de diagnóstico y tratamiento.
Esto nos permitirá ir pasando de un modelo de salud reactivo a un modelo predictivo y lo que podría suponer en ahorros de costes para el sector. Hay muchos otros sectores donde se podrían optimizar costes mediante un análisis inteligente de los datos. La farmacia hospitalaria, uno de los principales gastos del sector, podría optimizar sus procesos mediante un estudio pormenorizado de datos.
Pero los potenciales son mucho más grandes. ¿Y si mediante la Inteligencia Artificial pudiéramos analizar las imágenes de diagnóstico por la imagen sin la necesidad de un médico que las mire una a una? Ya se están dando los primeros casos en este terreno.
La tecnología se seguirá implementando con fuerza en el campo del equipamiento médico, con soluciones de las que ya se hablan y están siendo evaluadas: Wearables, biochips, monitorización vía móvil, pero también en campos con mucha innovación como pueden ser la nanorrobótica y la impresión 3d que puede crear tejidos que revolucionen campos como el de los trasplantes de órganos).
Hemos visto sólo algunas posibilidades de la introducción de nuevas tecnologías en el campo de la salud. Los potenciales son muchísimos y el desarrollo tecnológico posibilita un amplio abanico de soluciones. Ahora bien, ¿cuáles son las problemáticas?
Destacaría en primer lugar, un problema que atraviesa los demás. Es de índole social, cultural y política. La tecnología ya está aquí, el problema es que la metamorfosis total del sistema sanitario sólo será posible con nuevos modelos de salud que los representantes públicos habrán de saber afrontar y gestionar.
Un segundo problema, no menos importante es la necesidad de gran inversión en tecnificación, y más importante todavía; cómo priorizar las inversiones. La inteligencia y el buen gobierno deben dirigir los recursos dónde más conviene. Se deben eliminar duplicidades. Si las TIC permiten una proximidad mucho más elevada que tener el CAP a 10 minutos de casa, ¿seguirá teniendo sentido tener esas infraestructuras en las ciudades? Tal vez, sí, pero lo planteo como extremos de reflexión teórica y de modelo que hay que plantearse.
Un tercer problema es la necesaria formación de profesionales y usuarios en procesos y aplicaciones tecnológicas. El personal médico es más factible, pero ¿y los usuarios? Las personas mayores son las que más requerirían telemedicina, aquellas que ya casi no pueden desplazarse ni al CAP, pero no saben utilizar esos chismes que con agilidad utilizan las nuevas generaciones.
Debemos crear artilugios más sencillos para que puedan utilizarlos “analfabetos digitales” o debemos esperar unos años, para que el recambio natural de la población haya solventado ese problema?
El último problema es más bien un riesgo: el de crear dos niveles de usuarios y sanidad en función de la capacidad de renda. Incluso lo que va a suponer una medicina predictiva, que permitirá saber en el momento del nacimiento las potenciales dolencias que viviremos a lo largo de nuestras vidas. Esto supone una problemática de componentes éticos muy subrayables que afecta, sin duda, al desarrollo de las tecnologías en el sector de la salud.
Este artículo es una versión escrita de la sesión organizada por el Grupo de Trabajo TIC en el marco de la jornada asamblearia de SECARTYS celebrada el 8 de junio de 2017.
Para acabar de leer el artículo o descargarlo en pdf debe iniciar sesión o darse de alta en el portal
Para poder escribir un comentario debe iniciar sesión o darse de alta en el portal.